インスリンを注射し直接補う治療法
インスリン療法で確実な血糖コントロールを
 糖尿病での高血糖の改善は食事療法や運動療法などの食生活や生活習慣の見直しによって血糖コントロールを行うのが基本です。
糖尿病での高血糖の改善は食事療法や運動療法などの食生活や生活習慣の見直しによって血糖コントロールを行うのが基本です。
しかし食事療法や運動療法を行っても血糖値が思うように下がらない場合はSU薬やDPP-4阻害薬などの経口薬を用い血糖値を下げる事になります。
しかしある程度進行した糖尿病である場合や、もしくは1型糖尿病の場合などは膵臓のインスリン分泌能はかなり落ちているため薬物療法を用いても高血糖が続いてしまい、そうなるとインスリンを直接体内に補給するインスリン療法を用います。
インスリン注射を用いた治療は血糖値を下げる治療法としては最後に選択されるものであるため「糖尿病治療の最終手段」「インスリン注射を使い出したら末期」というイメージを持っている方も多いと思います。
自分で針を刺す必要があったりと色々と怖い印象のあるインスリン治療とは具体的にどういったものなのでしょうか?
インスリン療法が必要な状況とは?
体内に直接インスリンを補給するインスリン療法が必要になるのはどんな状況、病状なのでしょうか?
まず、生活習慣とはまったく関係なく発症し若年層に多い1型糖尿病では膵臓のインスリン分泌能はほとんどない状態になってしまいますからインスリン注射は必須になります。
一方、生活習慣の不摂生や肥満などが原因で糖尿病の95%を占める2型糖尿病の場合、膵臓のインスリン分泌能がどの程度残っているかや、現在の血糖値やHbA1cがどの程度の値を示しているかによってインスリン治療が必要かどうかを判断します。
かつてはインスリン注射が必要になる状況というのは「糖尿病末期」というイメージがありましたが、合併症を防ぐためにはより厳格な血糖コントロールが必要になる事が分かってきた近年では積極的にインスリン療法を取り入れるようになってきています。
それは経口薬を使う薬物療法よりインスリン注射での治療のほうが血糖値の管理をしやすい事に加え、インスリン注射を行う事で膵臓でのインスリン分泌を最小限に抑えられるため、結果として膵臓を休ませる事になり、自力でのインスリン分泌能の回復が見込めるからです。
ただ、確かに近年では昔に比べインスリン療法を積極的に取り入れるようになってはいるものの、それなりに進行した糖尿病患者に使うものである事に変わりはありません。
何度も書いているように糖尿病治療の基本は食事療法と運動療法で、それでも血糖値が正常範囲に収まらない場合は薬物療法を取り入れ、薬物療法を用いても下げきらない場合にインスリン療法…という流れになるか、もしくは空腹時血糖値が250mg/DLを超えるような危険な状態などに用いられるのがインスリン療法なのです。
■インスリン注射を行う事で膵臓を休ませインスリン分泌能の回復が見込める
インスリン注射にはどんな種類があるの?
インスリン療法に用いられる薬剤には打ってすぐ効果を発揮し速やかに血糖値を下げた後すぐに効果を無くすものから、一日中効果を発揮するものまで様々なものがありますので、一つひとつ紹介してみたいと思います。
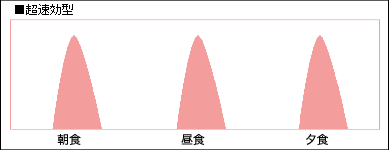
■超速効型インスリン
超速効型インスリンは使用してから10~20分くらいで効き始めるため食事の直前に打つ事で食後の血糖値上昇をしっかり抑えられますが、打った後すぐに食事をはじめないと低血糖に陥る恐れがあるので注意が必要です。
効きのピークは30分~3時間くらいと健康な方の生理的なインスリン分泌に近い作用になるため、食後に血糖値が大きく上昇してしまう人などに使われます。
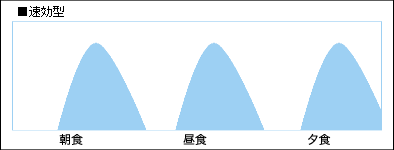
■速効型インスリン
食後に血糖値が大幅に上昇するために作られたインスリン製剤で、超速効型同様食事の直前に使用する事で30分~1時間で効き始め、ピークは1~3時間、徐々に効きを弱めながら5~8時間持続します。
超速効型同様使用したらすぐに食事を始めるようにしないと低血糖の恐れがあります。
■中間型インスリン
健康な人は常に少量のインスリンが分泌されており(基礎分泌)、それに近づけるために使用するのが中間型インスリンです。
1~1.5時間で効き始め18~24時間じんわりと効き続けます。

■持効型インスリン
中間型同様インスリンの基礎分泌の部分を補うためのインスリン製剤で1~2時間で効果が出はじめ約24時間効き続けます。
中間型には若干のピークがあるものの、持効型には明確なピークは存在しないため低血糖のリスクはほとんどない一方、食後の血糖値上昇には対応しきれない場合もあるため速攻型や超速効型と併用する場合も。

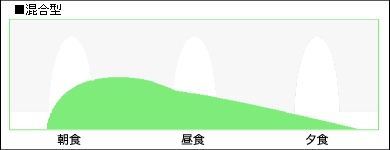
■混合型インスリン
中間型インスリンと速攻型や超速効型を組み合わせたもので、様々な組み合わせが存在します。
速いものだと超速攻型同様10~20分で効き始め、2~3時間後に効果が急激に減少した後は中間型の効果が残りインスリンの基礎分泌の部分を補います。
このようにインスリン療法に使われるインスリン製剤は色々な種類が存在し、人によって異なる血糖値の上がり方や生活のリズムに対応します。
インスリン注射ってどう使う?痛いの?
 インスリン注射は自分で打つためどうしても「痛そう」「怖い」というイメージを抱きがちだと思います。確かに昔のインスリン注射はそれなりの痛みがあったものの、近年はかなり進化しており痛みはほとんど感じません。
インスリン注射は自分で打つためどうしても「痛そう」「怖い」というイメージを抱きがちだと思います。確かに昔のインスリン注射はそれなりの痛みがあったものの、近年はかなり進化しており痛みはほとんど感じません。
というのも、昔はいかにもな注射器でインスリンを打っていましたが、現在はペンタイプのものが主流となっており、針も細く誰でも簡単に打てるよう工夫されています。
針を刺す場所は上腕、太もも、お腹、お尻が最適とされ、基本的にどこに打っても構いませんが、場所によりインスリンの効くスピードに若干の違いがあり、またインスリン注射は皮膚と筋肉の間の「皮下」に打つため、もっとも打ちやすく効き目も安定しているのはお腹になります。
はじめは怖いと感じるかもしれませんが、痛みもほとんど無く簡単であるためすぐに慣れてしまいますから過度な心配は無用です。(インスリン注射の使い方)
■打つ場所は上腕やお尻、太ももなどあるが、お腹が打ちやすく効果も安定
インスリン療法に頼らないために
糖尿病による合併症を防ぐには厳密な血糖コントロールが必要になり、それを実現するため医師は昔に比べ積極的にインスリン療法を取り入れるようになってきています。
しかし軽度の糖尿病であれば食事療法や運動療法で十分な血糖コントロールが行え、それが思うようにいかなかった場合の次のステージとして経口薬による薬物療法があります。
薬物療法は膵臓に働きかけたりインクレチンを増やす事によってインスリン分泌量を増やしたり、インスリン抵抗性を改善したりといった薬を使い、いわば体の機能に働きかけて高血糖を改善するもの。
しかしインスリン療法は直接インスリンを補うというもので、膵臓のインスリン分泌能が完全に無くなってしまう1型糖尿病と同じ治療法になります。
2型糖尿病の方がインスリン治療を行えば膵臓を休ませる事になり、結果インスリン分泌能がある程度回復する場合があるものの、医師がインスリン療法を選択する時点で糖尿病の病状は楽観できる状態にない事を忘れないで下さい。
インスリン療法を行いながらしっかりとした食事療法と運動療法を行えばインスリン注射を使わない生活に戻れる可能性も十分ありますので、「インスリンを打ってるから大丈夫」と安心せずしっかりと治療に取り組むようにして下さい。
血糖値を下げダイエット効果もあるSGLT2阻害薬
 これといった自覚症状がないままじわじわと血管を蝕み続ける糖尿病。それだけに健康診断などで血糖値やHbA1cの高さを指摘されても放置している人は驚くほど多く存在するのが実情。
これといった自覚症状がないままじわじわと血管を蝕み続ける糖尿病。それだけに健康診断などで血糖値やHbA1cの高さを指摘されても放置している人は驚くほど多く存在するのが実情。
糖尿病治療は本来であれば食事療法と運動療法を軸に、補助としてインスリン注射や経口薬を用い血糖値を正常値もしくはそれに近い数値での安定を目指します。
そうすることで体重の減少・維持と血糖値・HbA1cの効果が望めるから。しかし現実問題として食事制限や運動療法は決して楽なものではなく、またそれを一生続けなければならないという終わりなき苦行でもあります。
そういった背景に加え、受診するのが面倒くさい、行くたびに医師に「痩せなさい」と言われる…などの理由から病院から足が遠のいている人も多いのではないでしょうか。
しかし、当サイトで口を酸っぱくして述べているように、糖尿病は様々な合併症を引き起こす極めて恐ろしい病気です。血糖値が高い状況はもちろん、糖尿病リスクを高める肥満も放置するべきではありません。
もしどうしても病院に行きたくない場合は、個人輸入代行業者を通じ、日本でも処方されているSGLT2阻害薬「フォシーガ」を購入するという方法も。
SGLT2阻害薬は血液中の糖を積極的に尿と一緒に排出するという画期的な糖尿病治療薬。
従来の経口薬のように細胞内に糖を取り込むインスリンに頼ることなく血糖値を下げられるため、1日250~400kcal相当のダイエット効果があることが複数の臨床試験で実証されています。
それだけに健康な人がダイエット目的で使用する事例が後を絶たないほど。
本来であれば医療機関を受診し、適切な治療と指導を受けたうえで治療薬を処方してもらうべきところ。しかしそれができないようであれば、最低でもフォシーガなどで血糖値や体重の低減を図ってほしいと感じています。
あわせて読みたい関連記事

糖尿病患者の平均寿命は健康な方に比べ平均で10年短いと言われています。しかしそれはあくまでも「平均」であり、しっかりとした治療を行い血糖値をコントロールできれば健康な方と変わらない寿命を全うできます…続きを読む

糖尿病の多くは血液検査での血糖値やHbA1cの数値で発見されますが、これらの数値が正常であるにもかかわらず高血糖の時間が長い「隠れ糖尿病」の場合があります。隠れ糖尿病は空腹時血糖値では表れづらいものの、食後に血糖値が跳ね上がり減少も緩やかという…続きを読む
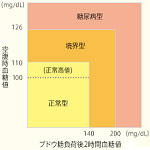
糖尿病の診断するのに用いられるのは血糖値とHbA1cで、それぞれには明確な基準があります。10時間以上絶食し測る空腹時血糖値は126mg/dL以上、HbA1cは6.5%以上という基準を両方満たせば糖尿病と診断され、片方の場合は再検査を経て判断することに…続きを読む

糖尿病は全身の血管にダメージを与え血流を悪くする上に免疫力も低下するため歯周病の原因になります。そしてその歯周病から歯周病菌が血管を通して全身を巡り糖尿病や動脈硬化を悪化させるという悪循環を引き起こします…続きを読む

厚生労働省による最新の糖尿病の調査では糖尿病予備群の数は減ったものの糖尿病が強く疑われる人の数は増加の一途を辿っています。生活習慣に関するデータでは改善の兆しが見られるものの、その裏には高齢化が隠れていると推測されます…続きを読む

肥満である場合、肥満でない方に比べて糖尿病リスクは5倍になると言われています。しかし肥満のリスクはそれだけに留まらず高血圧や痛風、そして命に関わる心疾患や脳卒中のリスクも高め、特にBMI30を超えるとその傾向は顕著になります…続きを読む
糖尿病が進行し高血糖状態が続くとちょっとした傷でも治りにくくなってきます。それは神経障害を発症してる場合は足の切断に繋がる可能性があり、また手術が必要になった場合は傷の治りにくさや化膿のしやすさなど健康な人に比べ様々な不利があります…続きを読む

様々な合併症を引き起こすため放置すると怖い糖尿病。そんな糖尿病を早期に発見できる初期症状や自覚症状ってどんなものなのでしょうか?実は糖尿病には初期に自覚できる症状というものはなく、自覚症状が表れる頃には進行している場合が…続きを読む
糖尿病とは血液中のブドウ糖濃度が高い…いわゆる血糖値が高い状態が続く病気ですが、なぜ血糖値は高くなってしまうのでしょうか?血糖値が高くなってしまう仕組みと対策法を知り治療や予防に活かすようにして下さい…続きを読む

タバコを吸う事は糖尿病の発症や悪化のリスクを高めますが、一方で禁煙する事によって糖尿病の発症リスクが高まるという調査結果も存在します。それは国内外の信頼できるデータでも裏づけされており「禁煙なんかしないほうが…続きを読む